Le patologie degenerative della colonna vertebrale rappresentano la causa più comune di dolore alla schiena, agli arti inferiori e superiori e il principale motivo di assenza sul posto di lavoro.
La colonna vertebrale, durante la vita dell’individuo, è soggetta a continui stress e a un processo di invecchiamento fisiologico che possono comportare la progressiva usura dei dischi intervertebrali, delle vertebre, e delle articolazioni vertebrali.
Tutto ciò può danneggiare e diminuire la normale azione stabilizzante che l’apparato legamentoso normalmente svolge.
Questi fattori possono, nel corso degli anni, condurre ad alterazioni nella statica e nei movimenti della colonna vertebrale, arrecando ai pazienti dolori anche di elevata intensità e limitazioni funzionali.
ERNIA DISCALE CERVICALE E NELLA DISCARTROSI CERVICALE
Patologia
I quadri di ernia cervicale e la disartrosi cervicale (conseguenza avanzata dei fenomeni degenerativi) determinano una compressione delle strutture nervose (radici e midollo spinale) che sono alla base dei quadri patologici che variano dalla radiculopatia alla mielopatia cervicale. Mentre l’ernia cervicale molle è essenzialmente caratterizzata dalla rottura del disco intervertebrale con fuoriuscita di materiale discale all’interno del canale spinale che determina un conflitto radicolare e nei casi più gravi midollare la discartrosi cervicale con conseguente stenosi del canale spinale è una condizione patologica più complessa. I fenomeni degenerativi che hanno partenza a livello del disco determinano la formazione di protrusione discale, formazione di osteofiti del margine posteriore dei corpi vertebrali, ed ispessimento del legamento giallo con progressiva riduzione delle dimensioni del canale spinale e conseguente compressione del midollo spinale, fino a causare la mielopatia.
Indicazioni Chirurgiche
Il trattamento dell’ernia discale cervicale molle può essere sia conservativa che chirurgica: il trattamento conservativo (inizialmente farmacologico con antidolorifici e cortisonici, eventualmente con infiltrazioni di ossigeno-ozono) è il primo passo, a cui segue, in caso di riduzione della sintomatologia algica il trattamento riabilitativo/osteopatico. Tuttavia in caso di insuccesso di tale trattamento e/o in presenza di deficit neurologici il trattamento chirurgico deve essere preso in considerazione.
Differente è il discorso in caso di discartrosi con compressione midollare ed eventuale mielopatia: in questi casi il trattamento d’elezione è quello chirurgico, in quanto rappresenta l’unica possibilità di risolvere la compressione delle strutture nervose (midollo spinale in particolar modo), prevenendo danni neurologici irreversibili.
Scopo dell’intervento chirurgico è quello di risolvere il conflitto con le strutture nervose ed eventualmente di stabilizzare il rachide cervicale.
Tecniche chirurgiche
Gli interventi chirurgici al rachide cervicale si possono dividere in approcci per via anteriore e per via posteriore.
La scelta di un approccio rispetto all’altro è determinato da diversi fattori tra cui si possono distinguere: la natura della patologia, la sua sede e l’estensione, l’eventuale presenza di instabilità del rachide, la presenza di deformità del rachide, l’età del paziente, la gravità del quadro clinico e altri fattori.
Approcci anteriori:
- Microdiscectomia ed artrodesi
- Somatectomia (quando la compressione è anche a livello del soma e non solo del disco)
Approcci posteriori:
- Laminoplastica con tecnica “double doors”
- Artrodesi e laminectomia
ERNIA DISCALE LOMBARE
Patologia
L’ernia del disco lombare è l’evento finale della degenerazione del disco intervertebrale. Da un punto di vista anatomico si definisce ernia discale la rottura dell’anulus fibrosus con conseguente dislocazione del nucleus polposus che avviene solitamente nella parte posteriore o postero-laterale del disco. A seconda che il nucleo polposo oltrepassi il legamento longitudinale posteriore si possono distinguere la protrusione (ernia contenuta) l’ernia espulsa ed eventualmente migrata. Tuttavia con il termine di ernia discale vengono comunemente definiti una serie di quadri anatomici che variano dal bulging discale fino all’ernia espulsa.
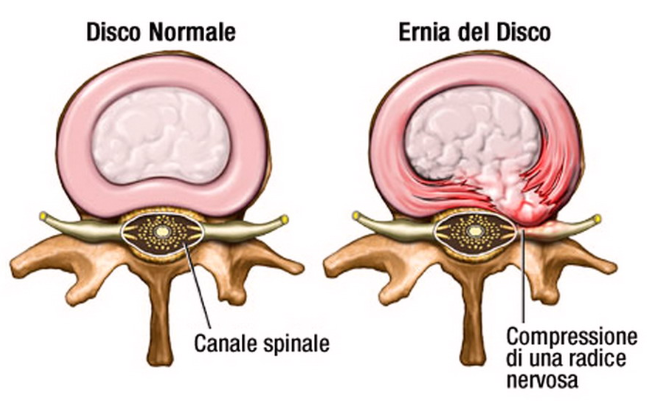
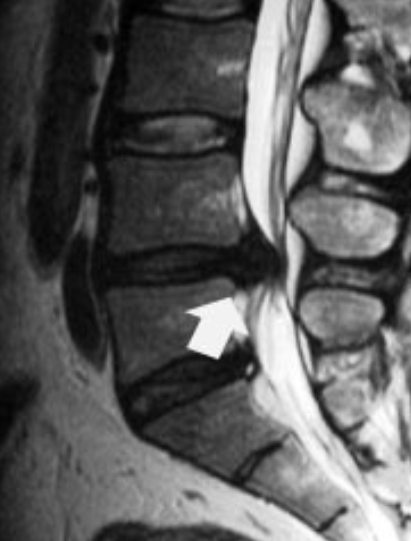
L’ernia facendosi spazio tra le fibre lesionate dell’anulus viene a contatto con le strutture nervose contenute nel canale spinale, la dura meninge e/o le radici. Il conflitto tra il materiale discale erniato e le strutture nervose tipicamente determinano un dolore lombare (lombalgia) ed irradiato nel territorio di innervazione della radice nervosa interessata (cruralgia o sciatalgia).
Indicazioni Chirurgiche
La comparsa di una sindrome della cauda equina causata da un’ernia discale rappresenta indicazione assoluta all’intervento neurochirurgico di discectomia da effettuarsi in urgenza. L’insorgenza acuta di una grave paresi di muscoli funzionalmente importanti rappresenta l’altra situazione in cui l’intervento chirurgico rimane indicato da eseguirsi in urgenza. Il deficit motorio progressivo invece non rappresenta un elemento decisionale unico (pur essendo presenti variabilità tra le varie società di chirurghi) e deve essere analizzato insieme agli altri elementi che guidano all’intervento.
Per le indicazioni elettive (circa il 95% dei casi) presupposti per l’indicazione all’intervento chirurgico sono la congruità tra la sintomatologia riferita dal paziente (irradiazione del dolore e delle parestesie), il quadro clinico obiettivo (deficit neurologi sensitivo-motori) eventualmente documentati anche con esami strumentali (EMG o PESS) e la diagnosi strumentale (TC o RMN). Se questa congruità è soddisfatta, gli altri elementi che indicano l’intervento chirurgico sono il fallimento di trattamenti conservativi efficaci adeguatamente condotti e l’eventuale persistenza della sintomatologia radiculopatica superiore alle 6 settimane. Questo periodo infatti è indicato come il tempo medio entro cui la sintomatologia da ernia discale acuta si risolve con trattamento conservativo (85% dei casi).
Tecniche Chirurgiche
Scopo dell’intervento è quello di rimuovere l’ernia discale ma anche la porzione degenerata del nucleo polposo, preservando l’anulus. Il trattamento chirurgico dell’ernia discale presenta diverse tecniche che comprendono la discectomia standard, la microchirurgia, la discectomia percutanea e quella endoscopica. I risultati migliori sono stati descritti nella discectomia standard e nella microdiscectomia, che rispetto la prima è gravata da una minor morbilità.
STENOSI LOMBARE
Patologia
La stenosi lombare è una patologia degenerativa del rachide che si caratterizza per la progressiva riduzione delle dimensioni del canale spinale determinando compressione delle strutture nervose. La stenosi si sviluppa prevalentemente per ispessimento del legamento giallo, ipertrofia delle faccette articolari e profusione del disco intervertebrale, che insieme compartecipano alla riduzione delle dimensioni del canale lombare.
Indicazioni Chirurgiche
Il trattamento chirurgico nella stenosi lombari si impone nel momento in cui compare una sintomatologia, caratterizzata dalla presenza di claudicatio neurogena (con autonomia < 300 metri) ed eventualmente di disturbi neurologici radicolari, non responsiva al trattamento conservativo (FANS, corticosteroidi e fisiochinesiterapia eseguiti per un periodo minimo di tre mesi prima del ricovero).
Tecniche Chirurgiche
- Laminotomia unilaterale per la decompressione bilaterale
SPONDILOLISTESI
Patologia
Col termine spondilolistesi, dal greco (spondilos = vertebra; olistesis = scivolamento) si definisce una patologia della colonna vertebrale caratterizzata dallo scivolamento di una vertebra sull’altra.
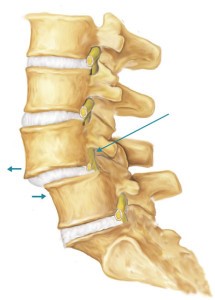
Lo scivolamento può manifestarsi in avanti rispetto alla vertebra sottostante, la situazione più frequente (anterolistesi), posteriormente (retrolistesi) ed eccezionalmente lateralmente (laterolistesi).
Le spondilolistesi possono essere classificate, da un unto di vista eziopatogenetico in: istmica o malformativa, degenerativa, post-traumatica, e iatrogena. Da un punto di vista radiografico le spondilolistesi vengono distinte in 4 gradi (da I a IV) a seconda della percentuale di scivolamento delle vertebre interessate.
I sintomi della spondilolistesi, che ha un’incidenza del 3-7% nella popolazione, dipendono fondamentalmente dal grado di scivolamento e dalla velocità con cui questo avviene. Clinicamente possono essere completamente asintomatiche, oppure manifestarsi tipicamente con lombalgia, esacerbata principalmente dai cambi posturali. In presenza di un quadro di stenosi lombare (nelle forme degenerative) a tale sintomatologia si possono associare disturbi secondari a conflitto radicolare (cruralgia/sciatalgia), con o senza deficit neurologici e claudicatio neurogena.
Indicazioni Chirurgiche
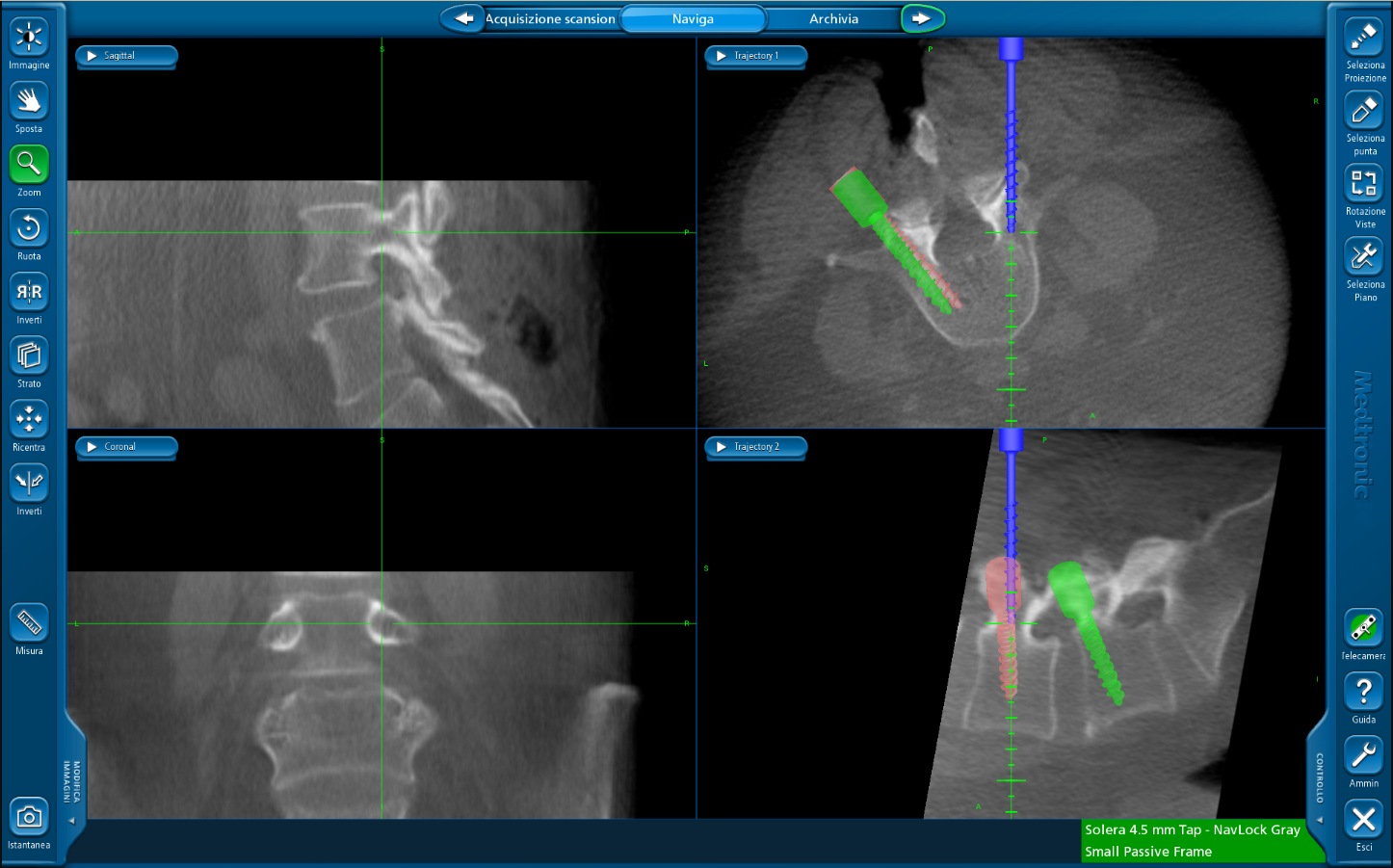
L’indicazione al trattamento chirurgico nelle spondilolistesi è dettata principalmente dalla clinica, non responsiva a trattamento conservativo e dall’eventuale presenza di disturbi neurologici (claudicatio, radicolopatia con o senza deficit). Scopo dell’intervento è quello di “fissare” le vertebre mediante mezzi di sintesi (sistemasi viti peduncolari e barre ed eventualmente cage), correggere lo scivolamento, creare fusione ossea e decomprimere il canale spinale.
Tecniche Chirurgiche
Scopo dell’intervento è quello di risolvere l’instabilità lombare e quando presente la compressione delle strutture nervose.
- Fissazione strumentata con viti peduncolari e barre
FRATTURE VERTEBRALI
Patologia
Le fratture vertebrali traumatiche possono coinvolgere tutti i distretti del rachide (cervicale, dorsale e lombare) e solitamente vengono classificate in base alla tipologia di frattura e dal meccanismo che le ha determinate. Le più comuni sono quindi le fratture a scoppio, quelle da lussazione e infine da compressione, potendo tuttavia coesistere in maniera differente tali caratteristiche. La frattura vertebrale determina alterazione della stabilità del rachide e potenziale danno neurologico sia su base compressiva che concussiva sul midollo e le radici nervose.
Indicazioni Chirurgiche
Il trattamento chirurgico delle fratture traumatiche è indicato quando la tipologia della frattura altera la stabilità del rachide e/o in presenza di danno neurologico. Scopo della procedura chirurgica è quella, di stabilizzare il tratto coinvolto eseguendo un’artrodesi strumentata ed eventuale riduzione della deformità conseguente, permettendo quindi una più rapida mobilizzazione del paziente e laddove necessario decompressione delle strutture nervose.
Gli approcci chirurgici possono essere, a seconda del tipo di frattura:
- Posteriori:artrodesi con viti peduncolari o uncini laminari e laminectomia.
- Anteriori:sostituzione del corpo vertebrale con cage, previa somatectomia.
- Combinati:associazione delle due tecniche
PATOLOGIA ONCOLOGICA DELLA COLONNA VERTEBRALE
I tumori che coinvolgono la colonna vertebrale possono essere suddivisi in tumori extradurali, che coinvolgono prevalentemente le vertebre (e rappresentano circa il 30%) e i tumori spinali (circa il 70%). Questi ultimi sono tumori che generano dalle strutture neurali (midollo o radici nervose) o dai tessuti che li proteggono (meningi). Comprendono differenti tipi istologici, che ne caratterizzano l’andamento oncologico, pur essendo nella maggior parte dei casi di tumori ad andamento benigno.
A seconda della sede d’origine vengono pertanto suddivisi in due categorie principali:
- tumori intradurali extramidollari (circa 50%)
- tumori intradurali intramidollari (circa 20%)
La diagnosi viene eseguita con la Risonanza Magnetica Nucleare senza e con m.d.c. che permette di visualizzare la lesione e la sua sede ed estensione.
Tumori intradurali extramidollari: sono tumori che crescono all’interno del compartimento durale ma al di fuori del midollo, che viene solitamente compresso dalla loro crescita. Sono tumori tipicamente benigni. A seconda del tessuto da cui originano si distinguono i meningiomi e i neurinomi (o schwannomi).
Tumori intradurali intramidollari: sono tumori più rari dei precedenti, che nascono all’interno del midollo. A seconda del tessuto da cui originano si distinguono glomi (astrocitomi) o ependimomi. hanno atteggiamento più aggressivo dei precedenti, anche correlato alla sede delicata in cui crescono.
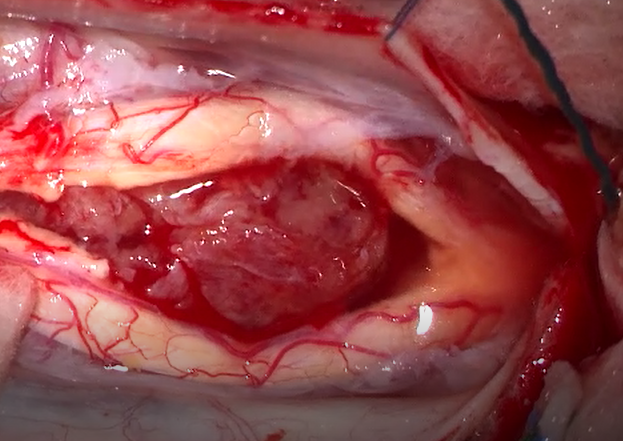
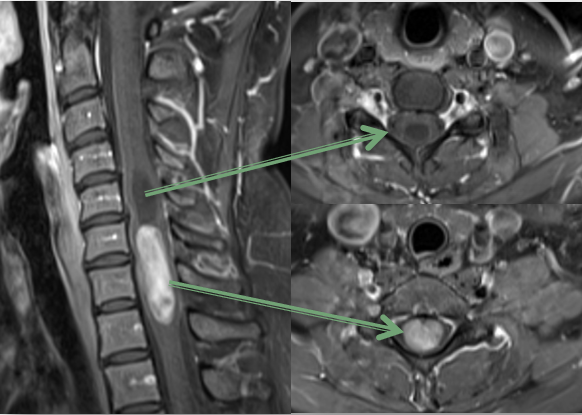
I sintomi dei tumori spinali sono il dolore dovuto alla compressione delle strutture nervose e da diversi quadri di deficit neurologici che possono variare dal deficit di forza e sensibilità segmentario fino a quadri più gravi di paraparesi sino alla paraplegia.
I tumori spinali solitamente vengono trattati chirurgicamente con l’asportazione. In correlazione alla sede ed ai rapporti con nervi/midollo ci si avvale di tecnologie come aspiratore ad ultrasuoni, navigazione spinale e monitoraggio neurofisiologico che permettono di ridurre e minimizzare i rischi di sofferenze neurologiche.
Contattaci